Home> EEデンタル こだわりアーカイブ
EEデンタル こだわりの最近のブログ記事
咬むと痛い歯 介入のタイミング
- 2026年1月16日 09:00
- EEデンタル こだわり
EEデンタルの患者さん層は40代以上の方が2/3ぐらいです。
はやりこの年齢層になると出てくるのが「破折」
日本人の調査では55~75歳の間で歯がポキポキ折れてきます。
患者さんに説明するフレーズに
「歯は消耗品、使い方で寿命も早くなる」と言います。
6歳ぐらいから永久歯が生えてきて、毎日使っていれば悪くもなります。
歯だけ生えたての状況を維持出来る訳ではありません。
特に歯にダメージを与えているのが歯科治療、治療といっても元の状況に戻している訳ではありません。
ホント義足・義手を作っている類の医療であり、治した所もガシガシ使っていればそんなに長く持ちません。
また人工物の寿命を大きく短くする因子が歯ぎしり・・・
もうこればかりはどの歯科医師も白旗を上げざるを得ません。
破折に関しては、神経を取った歯に多く見られますが、一度も治療したこと無かった健康な歯でも50歳を過ぎると折れてくることがありますが、歯を残せる破折と残せない破折が出てきます。
まず大きく分けると見えている白い歯に起る「歯冠破折」と歯茎の中の歯の根が折れる「歯根破折」
圧倒的に予後が悪いのは「歯根破折」です。
接着修復などの方法もありますが、基本的に私は抜歯を言います。
また上から歯が割れる歯冠破折ですが、これも治療介入時期により歯の予後は変わってきます。
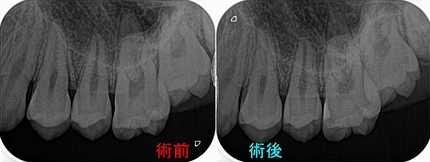
先日、近医の先生から紹介があった60代の患者さんaさん
激痛がありかかりつけのA歯科医院で「折れているから抜いた方がいい」と言われ口腔外科へ
口腔外科の先生に「根管治療したら治ると思われるから、一般歯科で治してもらってください」
B歯科医院でも「折れているから抜いた方がいい」
先生によって言うことが変わるので当然不信感は出てきます。
B先生に「歯内療法専門医に一度診てもらったら!?」とEEデンタルへ
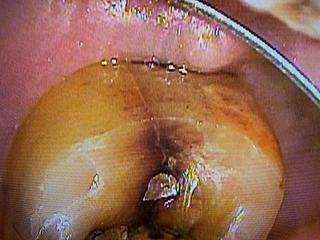
私も話を聞いて、歯を見て顕微鏡画像でここに破折線があるので抜いた方がいいと説明しました。
遠心面に縁下深く破折線があり、その線は咬合面から頬側面にかけて破折線がありました。
患者さんもこんな画像見せてもらっていないから、折れているなんて信じられなかったと話されていました。
⇒再び口腔外科に行ってもらい抜歯をお願いしました。
一方、こちらのケース
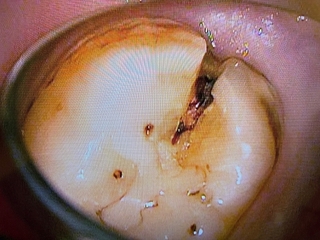
40代の患者さんbさん
裸眼でも歯が割れているのが確認できます。。。
ただ、私の見立てではこの歯は残せると判断し保存治療を行いました。
理由は折れた後に起る細菌感染がどこまであるか!?
レントゲンを見た時にaさんは
クラックが歯髄に達しており、その後時間が経過して神経が死んでしまっている。
この歯はたぶん昔から咬むと痛みがあったはずで
痛みがあるにも関わらず使っていた為クラックが進行して神経に達し、細菌感染して膿んでしまった。
経験上、こうなると予後は悪いです。
患者さんには残す治療はできますが、たぶん予後は悪く抜歯になる可能性が高いと説明
咬んだ瞬間だけ一瞬痛い歯というのは何らか問題があり、奥歯などは折れていることがあります。
一方bさんは、最近痛み出したということでレントゲンを撮っても神経は死んでいなかった為
保存治療を行いました。
歯は使っていれば必ず悪くなります、治療していない健康な歯でも折れてしまえばそれは寿命です。
ただ、治療の介入の仕方によっては多少余命を長くすることができます。
咬んだ瞬間だけ痛い歯は注意してください。
- Comments (Close): 0
- TrackBack (Close): 0
根管治療後の支台歯形成&印象
- 2026年1月 6日 09:00
- EEデンタル こだわり
休みの間のデーター整理中に出てきた2023年に編集した動画になります。
クラウンを作る際に何をしているのか!?
歯の縁をこのように整えています。
縁をガタつきがないように整えた後に、シリコン印象材(ゴム)で歯型をとります。
*型取りは約5分程度で固まります。
この歯型を技工士さんに送り、クラウンを作成してもらいます。
*クラウン製作には約2週間かかります。
- Comments (Close): 0
- TrackBack (Close): 0
珍しい第2大臼歯の分割抜歯
- 2025年12月24日 09:00
- 歯内療法日記 | EEデンタル こだわり
残すところEEデンタルの診療も26日金曜までとなりました。
お休みは12月27日~1月5日までとなり、1月6日から通常診療となります。
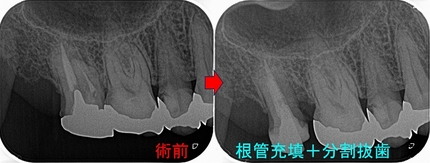
今回は殆どやらない、出来ない第2大臼歯のトライセクション
第一・二大臼歯は3本の根に分かれており、1本の根が折れてもその折れた歯だけ抜く方法もあります。
ただ、第一大臼歯は3本が分かれているので分割しやすいのですが、第二大臼歯は三根が癒合(くっ付いて)しており分割が出来ない歯が多いです。
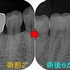
今回の患者さんは50代女性
全顎検査をさせて頂いた際に第2大臼歯の近心頬側根に病変が見られました。
根管治療をスタートさせると、病変のある近心頬側根にクラックがあり
ちょっとこれは保存不可能・・・
患者さんはオープンバイトの為、奥歯2本しか咬んでいなようなかみ合わせなので
それが原因になっているような感じがします。
ただ2本しか咬んでいないのでこの歯を抜くと凄く咬みにくくなる予感
抜いたら抜いたで次はインプラントしか方法はありません。。。
幸いCTで見るとこの第二大臼歯は根が開いており癒合していないので、
患者さんにトライセクション(分割抜歯)を提案
1回法で根管治療+分割抜歯
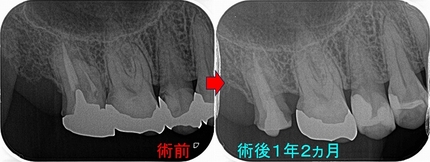
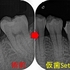
この後仮歯を入れ経過観察
たまに仮歯はとれてきましたが、1年2ヵ月経過し
問題無く使用出来ており、骨もしっかりできているので本歯を入れることに
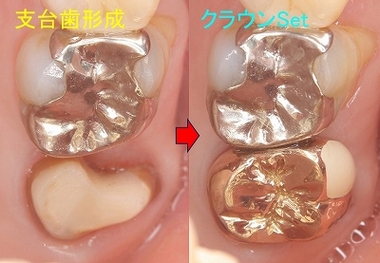
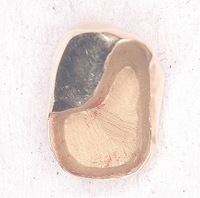
ゴールドクラウンを入れさせてもらいました。
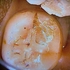
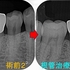
今の私は分割面をいかに滑沢に仕上げるか(抜歯のカット面含め)、またこの分割ラインにはマージンは付けていません。
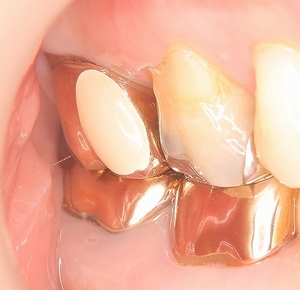
側面(写真の設定を間違え見にくくてすみません^^;)
抜歯した部分は基本歯肉にくっ付けます。
*このダミー部分の下は磨かなくても殆ど問題になりません。
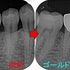
クラウン内面 分割した部分はメタル(金合金)です。
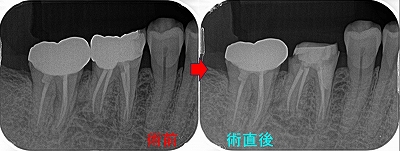
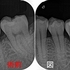
レントゲン
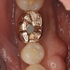
ゴールドクラウンSet
強く当てないように狙って咬合紙1枚抜ける感じで作りました。
基本的に抜歯はあまりしないのですが、こういうケースを年に5~6件ぐらい行うので
繊細に行う抜歯の練習はしないとな・・・と思います(笑)
- Comments (Close): 0
- TrackBack (Close): 0
特殊な前歯のかけ方
- 2025年10月 7日 09:00
- マニアックレジン | EEデンタル こだわり
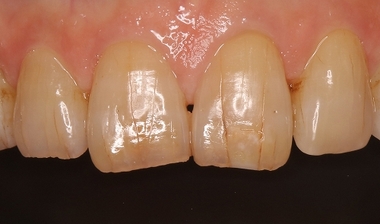
以前治療させて頂いたちょっと珍しい前歯のかけ方
久しぶりに来院したので取れていないか聞くと、問題無いとのこと
口腔内写真
(術後6年7ヵ月)レジン4色+ステイン4色
最近知ったんですが、私が前歯のレジンでよく使うホワイトステインの販売が終わったとのこと
前歯は強めのホワイトを入れ、そちらに目が行くようにするとマージンに目が生きづらくなるので使い勝手よかったんですが・・・
私は、あまり使われないマイナーな道具が好きなもので、廃盤になることが多い。。。
患者さんは大学の同級生のお母さんですが、このまま行ける所までレジンで行きましょう!と説明させて頂きました。
- Comments (Close): 0
- TrackBack (Close): 0
歯と歯の間の虫歯と切削
- 2025年10月 2日 09:00
- マニアックレジン | EEデンタル こだわり
世の中で多く見られる歯と歯の間の虫歯
実はこの虫歯を削る際にもれなく隣の歯まで削ってしまっています。
治療すると歯が悪くなる!? - EE DENTAL_Blog
特に裸眼で治療をしようとすると、虫歯を削っているつもりでも隣の歯に削る道具は当たってしまいます。
また削られた部分は凹みで出来たり、ダイヤモンドバーの影響で表面がガタガタになるので、かなりしっかり掃除しないと数年後虫歯になってしまいます。
これが虫歯治療でインレーを入れた後に、隣の歯に虫歯ができてしまうカラクリです。
ただ、個人的にはこれは仕方がないことだと思います。
隣の歯に道具を当てずに治療するのはかなり難しい技術になり、顕微鏡があっても出来る先生は限られると思います。
こんな偉そうなこと書いている私も100%は出来ません(笑)
ホント削っている最中(10分弱)に0.1秒でも隣の歯に当たってしまえば切削になります。
*リスク高そうなら金属板などで保護はします。
ただ、隣接面の切削は程度の問題もあります。
手の感覚だけで削る奥歯の治療と問題点 - EE DENTAL_Blog
見えていない先生ほど大きく削ってしまいます。
今回のケース 中学生の男の子
食べかすが詰まりやすいという相談
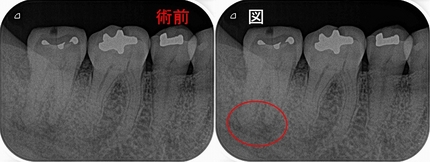
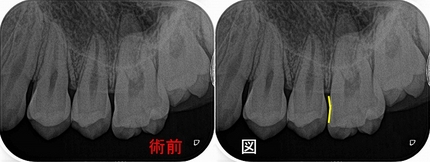
レントゲンを撮ると
第一大臼歯の近心面凹みが見られます。
極稀にこの部分が凹んだ形の方もいますが、レントゲンでも顕微鏡でも明らかに過去の治療で削った痕
案の定凹んだ部分は虫歯になっています。
推測ですが、過去の乳歯治療の際に削られ凹んでしまった所に気づかず、第二小臼歯が生えてコンタクトが出来てしまったと考えられます。
上(咬合面)からアプローチしていくと問題無い辺縁隆線を削ることになるので、
ちょっと難しいですが細いバー3種(先端0.8mm)と使い+スフィアで削ることに
術後
側面から虫歯にアプローチして、元の形(ボリューム)にレジンを充填
一見、レントゲンでは凄い地味な治療なんですが、そこには戦略と技術、道具のこだわりが詰まっています!
- Comments (Close): 0
- TrackBack (Close): 0
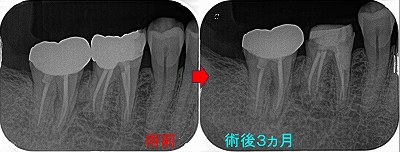
歯冠・歯根破折
- 2025年9月10日 09:27
- EEデンタル こだわり
以前治療をさせて頂いた歯科医師の先生
根管治療後にかかりつけの先生にジルコニアインレーを入れてもらったのですが・・・
先日、歯が折れてしまったと連絡をいただきました。
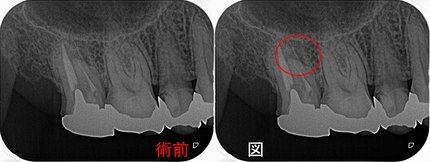
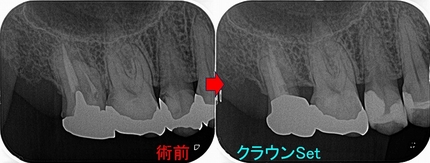
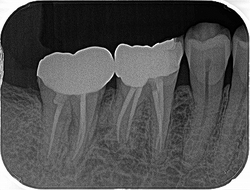
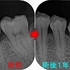
レントゲン
折れてすぐなので骨の方にまだ悪影響が出ていません。
また折れた所をセメントで補修してくれていました。
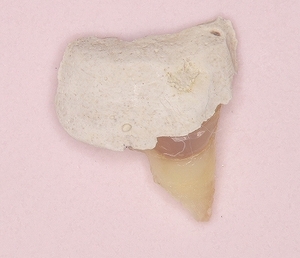
まず折れた場所の破片の抜歯
紫の部分が歯冠
黄色の部分が歯根
縁下5~6mmぐらいの所で折れています・・・
先生も歯の保存をしたいとのことで
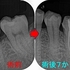
折れた部分からレジンで立ち上げを行いました。
白い部分がレジン
3カ月予後
骨の方にも問題が出てきていませんので、かかりつけの先生にクラウンを入れてもらうことになりました。
破折もケースによっては残せることもあります。
- Comments (Close): 0
- TrackBack (Close): 0
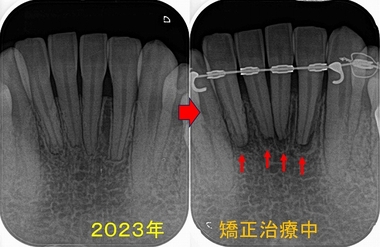
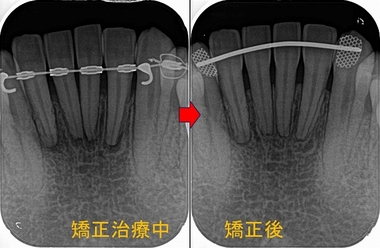
矯正治療から下の前歯の神経を取る!?
- 2025年9月 4日 09:00
- EEデンタル こだわり
患者さんは20代女性
矯正治療を勧められ治療を受けられたそうなんですが、
根の先に透過像・・・
矯正期間中だった為、骨が治る可能性もあった為経過観察をすることに
先日来院され診せてもらうと、
根尖病変っぽい所に骨も出来ているように見え問題無いように見えるので更に経過観察
ただ、先日かかった歯科医院では下の前歯は神経の治療が必要と言われたそう。
矯正期間中のレントゲンがあった為、この時期に比べれば骨は出来てきてくれているので
今は経過観察した方がいいよ!と説明させてもらいました。
過去にも書いてありますが、個人的に歯矯正治療で歯の寿命が延びるなんて幻想だと思いますよ。
成人歯科矯正のリスクとデメリットよく考えてからやってね。 - EE DENTAL_Blog
ホントこんな多くの日本人が成人矯正する必要はないと思います。
患者さんがまず理解する必要があるのは、歯科だって商売ですからね、
売り上げ上げる為には本当に必要か分からない処置だって売り込んでくる歯科医院もありますよ。。。
人生の後半なんて見た目より美味しい物を自分の歯で食べれた方がいいと思うんですけどね( ̄д ̄;)
- Comments (Close): 0
- TrackBack (Close): 0
エアースケーラーで歯を削るチップ
- 2025年8月30日 09:00
- EEデンタル こだわり
錦部さんからメールがきましたので、
こんにちは。
錦部製作所の錦部実敬(にしきべ みつよし)と申します。
本日は「錦部製作所オンラインショップ」リニューアルのご案内です。
本日8月27日(水)、錦部製作所オンラインショップの全面リニューアルを行いました。
NEW錦部製作所オンラインショップはこちら
今回、様々な方法で商品をお探しいただけるように
新しく下記3つのカテゴリーを設けました。
・「商品名から探す」
・「用途から探す」
・「監修者から探す」
【おすすめの探し方】
?リピート購入orご希望の商品名が分かっている場合
→「商品名から探す」
※画面右上の検索ボックスにてご希望の商品名を選択し、
ご使用のスケーラーのメーカー名(例:サテレック社)を
入力して検索を行うと最短で商品を見つけることができます。
また、リピート購入の場合は画面上部の購入履歴からもお探しいただけます。
?初めてのご購入orお悩みに合ったチップを見つけたい
→「用途から探す」
?ドクターや歯科衛生士考案のチップを使ってみたいor講演やセミナーで見たチップが欲しい
→「監修者から探す」
【スマートフォンをご使用の場合】
画面右上の「=(2本線)」ボタンからも購入履歴や上記3つのカテゴリ一覧をご覧いただけます。
※ご購入の際は、商品名および商品写真に記載されている対応スケーラーのメーカー名をご確認ください。
リニューアルに伴い、商品名の表示等一部変更を行っております。
ご注文の際に何かご不便がございましたら、
お手数をおかけしますが、下記問い合わせ先まで
ご連絡くださいますようお願い申し上げます。
TEL:0120-82-4920
mail:info@nishikibe.co.jp
それでは今後ともどうぞよろしくお願いいたします。
先日、学会に行くと同級生に
「錦部さんのスフィア使っているけど、いいね!あれ」と声をかけられました。
顕微鏡を使って治療するのであれば、合った方が便利な道具だと思います!
- Comments (Close): 0
- TrackBack (Close): 0
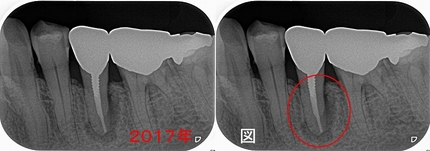
年齢による治療計画と抜歯基準
- 2025年8月26日 09:00
- EEデンタル こだわり
患者さんは80代女性
息子さんがEEデンタルの患者さんで昔から来院して頂いており、
そのお母さんの治療もお願いしますとのことで診させてもらっています。
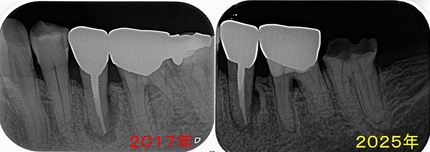
最初の来院は2017年
その際、全顎検査を行わせて頂いた時のレントゲンがこちら
左下
左下5に透過像が見られ、骨の溶け方からして歯根破折を疑いました。
ただ、ご年配の方だしこれを積極的に抜いた後どうするか!?
患者さん本人も問題無く咬めているとのことで、
患者さん、息子さんに病態を説明し将来的に腫れたり膿んだりしたら抜く処置が必要になると思うと説明しこのまま置いておくことにしました。
最近になり一番奥歯の歯が折れたとのことで来院され診せてもらうと、
レントゲン
左下5は病変的にそこまで大きく悪くなっている形跡なし
また患者さんの症状も全く問題無く咬めているとのことで、さらに経過観察をすることになりました。
先日も他の息子さんが90代のお母さんを連れてきてくれ、
今のかかりつけの先生に治してもらったがなかなか良くならない為に、転院した際にあちこち治療が必要と言われ「どうすればいいか!?」と相談を受けましたが、
患者さんのお母さんは治した歯だけが腫れて痛いとのこと
レントゲンを見ると、「専門医的にたぶん90%ぐらいの確率で折れている。頑張って残す治療をしてくれたと思いますが、これは抜いた方がいい」
息子さんは『今の先生は残っている銀歯も治療しなおして入れ歯の製作と言われています』
「90歳で問題無く銀歯の歯で咬めているんでしょ!? じゃあやらない方がいいと思いますよ」
「治療することのメリットに比べ、治療することのストレスの方が圧倒的に大きい、治療期間も早くて3~4カ月ぐらいかかりますしね」
「1本抜いた場所は今の入れ歯に増歯すればいい」
「このレントゲンが40~60代なら治療した方がいいと言いますけど、90歳で大きな体の変化は避けた方がいいというのが自分の考え方」
息子さんは私の話を聞いて、「こういう感じもありなんですね!」と
この辺りは担当する先生の考え方次第なんですが、年齢による医療介入の有無というのはあって当然だと思います。
個人的には、歯を残すことを突き詰めていますが【治療と言う名のリペア】は必要最小限にした方がいいと思っています。
医療だって商売なんですから、その点は理解してもらった方がいいと思いますよ( ・ω・)ノ
- Comments (Close): 0
- TrackBack (Close): 0
顕微鏡治療の宿命 ミラーの廃棄
- 2025年8月13日 09:00
- EEデンタル こだわり
廃棄用というか、他の先生にあげるミラートップの山
だいたいこれで半年分ぐらい。
歯科用のミラーは色々な種類があり、EEデンタルは歯科の中でも表面反射率の良い
「タンタルコーティング」などのミラーを使っています。
*反射率が良いとミラーが明るく見えますが、その分高くなります。
このミラーは非常に明るく見えるので、オレンジフィルターを使わなくても顕微鏡の光量を40%ぐらいにしてレジン充填出来ます。
ただ、欠点があり超音波や音波器具がミラー表面に当たるとすぐに傷が入ります、また長く使っているとミラー表面に微細な傷が入ると見にくくなります。
特にEEデンタル開口量の少ない女性患者さんが多いので、すぐにダメにしてしまうこともしばしば・・・
これはある程度仕方がないと割りきっています。
因みに一般的なミラートップは1個50~100円
私の使っているミラートップは安い物で1つ200円 高い価格のもので800円 更に高いものは2800円( ←あまり最近使っていません)
使わなくなったものは知り合いの先生にプレゼントします。
数年前、同級生の先生に傷の入ったミラーを渡すと、
「いいの!?井野 これ殆ど新品じゃない!?」
【いや、これ傷が入っているのよ・・・】
「どこ!?」
【これ!】
「これでダメなの!?」
【使おうとすれば使えるけど、見にくいものは治療の質が落ちるから使わない】
「ホントにいいのこんなに!? 次もどんどん持ってきていいよ(笑)」
というやり取りが以前ありました。
裸眼では1mmのミラーの傷などは全く関係なく見えます。
私も視診(裸眼)用のミラー&頬を押さえるミラーは顕微鏡治療で傷が入ったものを使っています。
(このような使い方をするミラーは数年に1回替える程度です)
顕微鏡を使わない範囲でわざわざ傷なしミラーはつかいません(笑)
いつも思うのは豊橋市の検診(1歳半、3歳児検診)
ミラーが10年以上使っているような感じで傷の面積がかなり大きい(傷が点や線ではなく面で見えない部分がある)
これ、寄付させてもらおうかな^^;
- Comments (Close): 0
- TrackBack (Close): 0
Home> EEデンタル こだわりアーカイブ
- 購読
- Powerd By